(image : decadree.com)
Les violences dans le couple,
qu’elles soient physiques, psychologiques, sexuelles et économiques,
constituent un problème de santé publique et sont le signe d’une grande
inégalité de genre. Bien
que tous les couples puissent être touchés (hétérosexuels ou non), les
femmes en sont les principales victimes et les hommes les principaux
auteurs. Ces violences
impactent très fortement la santé mentale des victimes sur le long terme
et des recherches ont relevé l’apparition de troubles psychologiques
qui peuvent conduire dans certains cas au suicide.
Comment reconnaître les violences
dans le couple ? Comment se définissent-elles ? Quelles sont les pistes
pour assurer un suivi approprié des victimes ? Quelles actions peuvent
être mises en place par les politiques publiques? Liliana
Rodrigues, stagiaire à Stop Suicide et étudiante en Master d’Etudes
genre vous propose d’aborder cette question dans sa complexité sous un
aspect social et psychologique. Des ressources d’aide pour les victimes
de violences dans le couple sont à retrouver en fin d’article.
Qu’est-ce que la violence conjugale ?
Les violences au sein du couple
constituent un phénomène complexe, hétérogène et qui peut se manifester
de manières très différentes. Contrairement à l’idée reçue, les
violences conjugales ne se résument pas à des coups physiques. L’OMS les
définit comme “tout
comportement qui, dans une relation intime (partenaire ou ex-partenaire)
cause un préjudice d’ordre physique, sexuel ou psychologique, ce qui
inclut l’agression physique, les relations sexuelles sous contrainte, la
violence psychologique et tout autre acte de domination” (1). Ces
violences revêtent plusieurs formes : elles peuvent être
psychologiques, verbales, physiques, sexuelles mais aussi économiques.
Il est possible d’être victime d’une seule forme de violence ou
plusieurs à la fois et cela peut varier dans le temps (2).
De plus, toutes les classes sociales,
toutes les origines culturelles et tous les types de couples
(hétérosexuel ou non) sont concernés. Les violences peuvent apparaître
dans tous les stades de la relation, qu’elle soit actuelle ou terminée,
et à tous les âges de la vie (3). Pour autant, il est fondamental de reconnaître que les hommes en sont principalement les auteurs et les femmes les victimes.
De plus, les violences seront vécues différemment selon la couleur de
peau, l’origine sociale et ethnique ou encore le statut légal (4).
Toutes les classes sociales, toutes les origines culturelles et tous les types de couples (hétérosexuel ou non) sont concernés.
Les violences conjugales sont
caractérisées par une dynamique particulière : l’un des partenaires
utilise diverses stratégies physiques ou psychologiques pour obtenir ou
maintenir un contrôle général sur l’autre. Les manifestations de
violences qui sont exprimées par le-la partenaire sont souvent
considérées et justifiées comme étant une perte de contrôle. Bien au
contraire, il s’agit davantage d’une tentative de reprendre le contrôle
par des gestes ou paroles menaçantes, voire par des actes de violences.
Par conséquent, le but recherché est l’affirmation de son pouvoir (6).
Comment se manifestent exactement
cette violence ? Comment la reconnaître ? Quels sont les signaux ?
Particulièrement, celle qu’on appelle la violence psychologique, qui est
la plus méconnue des formes de violences et la plus difficile à
identifier en tant que telle. La plateforme de “Violence que Faire”
, une association d’information, de conseils et de prévention de la
violence dans le couple en Suisse romande, présente les principaux
signaux qui peuvent indiquer que quelqu’un est victime ou auteur de
violence psychologique.
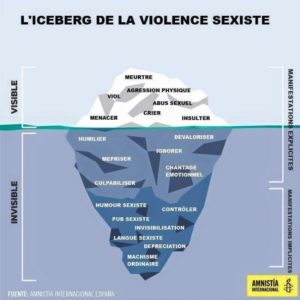
(image : Amnesty International)
Il peut s’agir d’insultes, de menaces, de critiques sur les capacités
physiques et/ou intellectuelles de sa/son partenaire. Il arrive que
l’auteur-e ait recours à des formes de manipulations mentales comme
faire culpabiliser, ignorer pendant un long moment, harceler et/ou faire
du chantage pour obtenir de l’attention, voire menacer de se suicider,
qui apparaissent souvent lorsque la victime veut mettre un terme à la
relation. L’auteur-e utilise des
stratégies plus coercitives comme contrôler la victime en interdisant ou
en vérifiant les déplacements, ou l’isoler de son entourage en
exprimant une jalousie permanente. Des comportements d’intimidation
comme hurler, crier, casser des objets, maltraiter l’animal domestique
sont également mobilisés.
Souvent banalisées, ces agressions
psychologiques sont confondues avec des ” disputes de couple”. Pourtant,
sur le long terme, elles sont tout aussi ravageuses et menaçantes pour
le bien-être mental que les agressions physiques (6). Accompagnées
d’autres formes de violence (physique, sexuelle, économique) la
violence psychologique est utilisée par l’auteur pour intimider et
contrôler l’autre.
Le cycle de la violence
Les violences conjugales étant un
phénomène complexe, il n’existe pas une seule cause qui peut
l’expliquer. Il s’agit d’un cumul de facteurs qui évoluent et
interagissent à leur tour avec d’autres effets. Un rapport réalisé par
le Bureau fédéral de l’égalité entre femmes et hommes (BFEG) propose un modèle qui des différents facteurs sur 4 niveaux :
- Individuel : antécédents de violence dans la famille, consommation substance
- Relationnel : gestion de conflit et répartition des tâches inégales
- Communautaire : vivre dans un quartier défavorisé, précaire, manque d’activités extérieures
- Sociétal : les inégalités de genre et notamment les
stéréotypes de genre qui encouragent les hommes à adopter les normes de
masculinité comme la force, le pouvoir, la virilité et les femmes les
normes de féminité comme douceur, l’obéissance et la passivité
Chaque situation de violence dans le
couple est unique. Néanmoins, en se basant sur les témoignages de
victimes, les expert-es ont identifié un cycle de la violence conjugale,
qui permet à l’auteur-e de maintenir un contrôle sur sa victime.
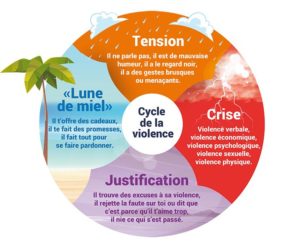
(image : violences-conjugales.gouv.nc)
Phase 1 : Montée de la tension
Un des partenaires a des excès de
colère, exerce des menaces, refuse l’entente, exprime un besoin de tout
contrôler. Chaque manquement à sa volonté est source d’insatisfaction,
ce qui entraîne un climat de tension. La victime quant à elle, fait très
attention à ses propres gestes, paroles et actes par peur des
représailles.
Phase 2 : Agression
Un des partenaires inflige de la
violence à l’autre qui peut être psychologique, verbale, physique,
sexuelle et/ou économique. La victime se sent piégée, terrifiée et
impuissante. Elle a le sentiment que la seule solution pour que
l’agression prenne fin est de satisfaire les exigences de son-sa
partenaire violent-e.
Phase 3 : Justification et excuses des comportements violents
Le partenaire violent trouve des
excuses pour justifier son comportement, minimise ses actes et ses
conséquences. Il-elle invoque des causes externes comme la fatigue, le
stress, la peur pour justifier son débordement. Il arrive que la victime
en vienne à penser que c’est à elle de changer son comportement pour
que la violence cesse et doute d’elle-même.
Phase 4 : Réconciliation
La personne violente demande pardon à
sa-son partenaire, parle de faire une thérapie ou parfois menace de
commettre un suicide. La victime lui donne une chance, lui apporte son
soutien et reprend espoir. L’auteur fait la promesse de ne jamais
recommencer et finit par expliquer ses gestes violents par la peur de
perdre sa-son partenaire. Cette phase se caractérise par une phase lune
de miel qui encourage à poursuivre la relation.
Ces phases s’installent progressivement dans le temps, se répètent dans la durée et deviennent de plus en plus fréquentes.
Ces phases s’installent
progressivement dans le temps, se répètent dans la durée et deviennent
de plus en plus fréquentes. Les manifestations de violences ont tendance
à s’intensifier avec le temps et peuvent aboutir à des blessures graves
tant pour le mental que pour l’intégrité physique. Dans ces cycles de
violences, il arrive que l’auteur-e aille jusqu’à l’homicide de sa-son
partenaire.
Violences conjugales : histoire d’une lutte féministe
Tout être humain (homme, femme,
personne non binaire) peut se retrouver victime de violence dans le
couple. Toutefois, les chiffres nous montrent de manière assez évidente
que les femmes en sont les principales victimes et les hommes les
principaux auteurs. Selon le rapport 2020 de l’OFS (7),
76,1% des personnes ayant subi des violences de la part de leur
partenaire sont des femmes et 77,1% de ceux qui ont commis ces violences
sont des hommes. Entre 2009 et
2018, 471 femmes ont fait l’objet d’une tentative de féminicide ou d’un
féminicide par un conjoint ou ex-conjoint, soit un décès toutes les deux
semaines (7). De plus, il faut garder en tête que ces statistiques ne
représentent qu’une fraction de la réalité car de nombreux cas ne sont
pas signalés par les victimes pour diverses raisons (honte, peur de
représailles, manque de preuves quand les violences ne sont pas
physiques, barrière de langue et de culture pour les femmes migrantes…)
(8).
Dès les années 1970, les mouvements
féministes en Suisse et ailleurs s’engagent à faire reconnaître ce
phénomène comme un problème de société dont doivent se saisir les
pouvoirs politiques (9). En
visibilisant ces violences faites aux femmes, elles ont contribué à
penser ces violences comme sexistes, c’est-à-dire des violences fondées
sur le genre.

Manifestation du 8 mars 1980, Paris (ladepeche.fr)
Dans les années 80-90, des chercheuses
et théoriciennes féministes utilisent le terme de “violences
masculines”, vu que la plupart des actes de violences sexuelles et
physiques sont commis par des hommes à l’encontre de femmes (10).
Plus précisément, ces violences sont exercées dans une structure
sociétale profondément patriarcale, qui accepte que les hommes recourent
à la violence sous toutes ses formes à l’encontre des femmes, dans le
but de contrôler leur corps, leur temps, leur sexualité et bien d’autres
choses encore. Elles dénoncent aussi le fait que les violences
conjugales soient considérées comme relevant de la sphère privée, dans
laquelle le droit n’aurait pas à intervenir sous le motif qu’il s’agit
d’affaires intimes. C’est en réaction à cela que le fameux slogan “le
privé est politique” fait son apparition.
Les violences
conjugales sont exercées dans une structure sociétale profondément
patriarcale, qui accepte que les hommes recourent à la violence sous
toutes ses formes à l’encontre des femmes.
Une chercheuse anglaise, Liz Kelly (11),
théorise ces événements, comme un continuum de violence qui illustre
les diverses formes que peuvent prendre les agressions à l’encontre des
femmes dans toutes les sphères de leur vie. Cela peut aller des
insultes, des commentaires déplacés au travail, du harcèlement de rue
jusqu’à la violence physique, sexuelle et psychologique exercée par son
partenaire. Les femmes, qu’elles aient vécu ces agressions
personnellement ou non, sont conscientes de pouvoir faire l’objet de ces
violences, et cette conscience organise et structure leur vie et leur
expérience quotidienne (déplacements dans l’espace public, précautions
de sécurité, tenue vestimentaire, etc). En
somme, les théoriciennes et militantes féministes sont parvenues à
rendre visibles ces expériences d’agressions subies, trop souvent
ignorées et passées sous silence (9, 12).
Grâce aux revendications féministes,
une reconnaissance internationale de ce phénomène a vu le jour. La
déclaration de l’ONU en 1995 sur les violences faites aux femmes, la
mise en oeuvre de programmes d’action dans la prévention de la violence,
la réalisation d’enquêtes quantitatives mesurant l’ampleur du problème
ont été mises en place (9, 12). Tout ceci accompagné de mesures
institutionnelles et législatives (en Suisse avec notamment
l’introduction de la LAVI 1993 et le renforcement de la loi contre les
violences conjugales en 2004). Grâce à cette lutte constante des
mouvements et des militantes féministes, les violences dans le couple
sont désormais considérées comme un problème de santé publique qui
nécessite l’attention des politiques et des actions publiques.
Les conséquences psychologiques de la violence conjugale
Lorsque les victimes parviennent à
sortir de ces relations de violence, un acte qui nécessite un grand
courage, dans quel état se retrouvent-elles ? Bien qu’il s’agisse d’un
pas déterminant et primordial pour protéger son intégrité, le vécu
d’agressions permanentes exercées par son partenaire laissent des traces
physiques parfois, mais surtout psychologiques.
En effet, si les violences conjugales
ont obtenu une reconnaissance en tant que problème de santé publique,
c’est parce que les impacts sur la santé mentale à long terme peuvent
devenir un véritable poids pour la victime (13). Les
études qui se sont penchées sur cette question proviennent
essentiellement d’un contexte français et nord-américain. Pour les
raisons expliquées ci-dessus, elles se sont concentrées sur les femmes
victimes de violences dans des relations hétérosexuelles.

(image : mumtobeparty.com)
Les recherches montrent que les
conséquences psychologiques liées aux violences sont variés, mais les
principales peuvent être listés ainsi: dépression, idées suicidaires,
dépendances, troubles du sommeil et alimentaires, troubles
psychosomatiques, ESPT (état de stress post-traumatique), sentiment
d’isolement, troubles anxieux et baisse de l’estime de soi (14).
Une enquête menée en Suisse datant de 1997, a démontré l’existence d’un
lien entre la fréquence des violences dans le couple et la
détérioration de la santé mentale des victimes (15).
La dépression est le premier trouble auquel les victimes de violences conjugales font face. Selon
différentes études françaises, 35% à 65% des femmes ont souffert de
dépression suite à une relation violente. La violence psychologique
récurrente constituerait un facteur prédictif de dépression et d’une
faible estime de soi (15).
Le risque suicidaire chez les femmes
qui ont subi des violences de la part de leur partenaire est plus élevé:
elles sont 4 fois plus à risque de développer des idées suicidaires que
les femmes non victimes (16). Dans
une méta-analyse nord-américaine, plus de 50% des femmes victimes de
violence conjugale présentent des symptômes de dépression et 29% ont
fait au moins une tentative de suicide (17).
Le risque de
développer des pensées suicidaires est 4 fois plus élevé pour les femmes
ayant subi des violences de la part de leur partenaire.
À court terme, des recherches en
France ont montré qu’environ 80% des victimes de violences dans le
couple qui développent un état de stress post traumatique (anxiété,
cauchemar, flashback, stress intense) vont également développer des
symptômes dépressifs, des troubles et d’anxiété généralisé et une plus
grande propension à consommer des substances addictives (tabac, alcool,
médicaments etc) (18).
Ces résultats nous permettent de
constater tristement que les victimes de violences conjugales, même
après la fin de la relation, peuvent être fortement impactées
psychologiquement. Les problèmes liés à la santé mentale auxquels elles
font face entraînent un risque de mortalité plus élevé que la norme. En
effet, les symptômes dépressifs, les états de stress, le sentiment
d’isolement et de faible estime de soi ainsi que les addictions sont des
facteurs qui augmentent le risque de suicide ou de décès suite à des
abus de substances.
Pistes d’actions pour la prévention des violences
Comment faire pour prévenir les
violences dans le couple? Quelles mesures peuvent être mises en place
pour assurer une prise en charge appropriée et diminuer ce fléau sur le
long terme ? En Suisse, il reste
encore beaucoup à faire en termes de politique de prévention, qui varie
selon les cantons. Il est urgent de faciliter l’accès aux informations
et aux services d’aide pour les personnes concernées et d’assurer les
places dans les hébergements d’urgence.
La mise en place d’une ligne téléphonique unique et disponible 24h/24
est également nécessaire, d’autant plus face à la situation de la
pandémie de covid.
En Suisse, il reste encore beaucoup à faire en termes de politique de prévention, qui varie selon les cantons.
Pour instaurer un changement durable,
il importe de promulguer des textes législatifs et de mettre en place
des politiques visant à promouvoir l’égalité de genre ainsi que de
fournir les ressources financières nécessaires aux cantons pour la
prévention et la prise en charge. Il
est également très important de former les différents acteur-trice-s-x
sociaux qui interviennent sur ce type de situation (comme les
policier-ère-s, professionnel-le-x-s de la santé et social) à pouvoir
intervenir et accompagner les victimes de violences.
Depuis 2018, le BPEV (Bureau de
promotion de l’égalité et de prévention des violences) a développé un
projet de prévention des violences sexistes et sexuelles. La
brochure-boîte à outils “Du sexisme ordinaire aux violences sexuelles : repérer pour agir. Guide à l’intention des professionnel-le-s” donne
des pistes pour lutter contre la propagation de stéréotypes et d’actes
de violence qui instaurent un climat insoutenable pour celles et ceux
qui en sont effectivement ou potentiellement les victimes (20).

Le baromètre des violences dans le couple, un outil précieux d'(auto-)évaluation (vence.fr)
Un traitement médiatique égalitaire
des cas de féminicide est également primordial pour lutter contre la
culture du viol et faire évoluer les mentalités. Éviter les formules
euphémisantes comme “dispute de couple” ou la romantisation de la
violence comme le terme “crime passionnel”. L’association DécadréE, propose des formations pour traiter ces sujets dans une perspective d’égalité de genre.
La prise en charge est un aspect
déterminant dans la lutte contre les violences dans le couple. Fournir
un accueil psychologique adapté pour les victimes qui sortent d’une
relation de couple dans laquelle elles ont vécu de la violence est
nécessaire. Les symptômes et traumatismes étant très spécifiques, cela
exige qu’un travail pluridisciplinaire en réseau soit mis en place (21).
Les approches thérapeutiques doivent
être attentives à répondre aux besoins des victimes en adoptant une
écoute bienveillante, empathique et sans jugement. En effet, des études
ont montré que les femmes victimes de violences conjugales ont rapporté
très souvent que la qualité de la relation clinique constitue un facteur
important pour le processus thérapeutique. En effet les victimes ayant
vécu dans un quotidien régi par la peur, l’intimidation ont besoin de
sentir libre dans leurs choix et d’être traitée avec respect. Tout cela a
un rôle central dans le processus de reconstruction (22).
Pour finir, comprendre les dynamiques
des violences conjugales, c’est reconnaître que les comportements
violents sont de la responsabilité de l’auteur et non la victime. Cet
aspect est absolument fondamental autant dans l’espace médiatique que
clinique.
Les ressources
Le cycle de violences constitue un
cercle vicieux difficile à rompre sans soutien extérieur. La peur des
représailles du partenaire lors de la séparation, l’isolement social
établi par l’auteur ou encore l’éloignement des proches sont des
obstacles qui rendent difficile de briser le silence. La peur d’être
jugée, la honte, l’espoir que la situation s’arrange sont des sentiments
que ressentent beaucoup les victimes. Briser le silence et l’isolement
en parlant de sa situation à un-e proche et/ou s’adressant à des
professionnel-le-x-s est une étape très importante pour y parvenir.
Voici quelques ressources, numéros,
structures et sites internet qui soutien, conseils, accompagnement et
hébérgement, à contacter si vous êtes vous-mêmes concerné-e-x ou si vous vous inquiétez pour autrui.
Numéros d’urgence
- Police 117
- Ambulance 144
- La Main Tendue (écoute et conseils) 143
Centre d’accueil, hébergement et consultation en Suisse Romande
Références bibliographiques
- Organisation mondiale de la santé : who.int/fr/news-room/fact-sheets/detail/violence-against-women
- Heise, L. et Garcia-Moreno, C.
(2002). La violence exercée par des partenaires intimes. Dans E.G. Krug,
L.L. Dahlberg, J.A. Mercy, A. Zwi et R. Lozano-Ascencio (Eds.), Rapport
mondial sur la violence et la santé (pp. 97-135). Genève: Organisation
mondiale de la Santé
- Violence que faire : violencequefaire.ch/fr/informations/violence
- Delage P., 2017. Violences
conjugales. Du combat féministe à la cause publique, Paris, Presses de
Sciences Po (Académique) : « Chapitre 3 : Institutionnaliser la cause
militante, légitimer le problème public », pp. 113-167.
- Crenshaw, K., 2005. Cartographies
des marges : intersectionnalité, politique de l’identité et violences
contre les femmes de couleur . Cahiers du genre, 39 : 51-82.
- Johnson, M.P. (2006). Conflict and
control: gender symmetry and asymmetry in domestic violence. Violence
Against Women, 12(11), 1003-1018.
- Office fédéral de la statistique (juin 2020) : chiffres de la violence domestique en Suisse
- Khazaei, F. (2019). Les violences conjugales à la marge : le cas des femmes migrantes en Suisse. Cahiers du Genre, 66, 71-90. doi.org/10.3917/cdge.066.0071
- Roca i Escoda, M., Lieber, M., 2015.
La Mise en Oeuvre et les Mutations d’un Problème Public: Les Violences
Faites aux Femmes dans le Canton de Genève. Oñati Socio-legal Series
[online], 5 (2), 766-784.
- Hanmer, J., 1977. Violence et contrôle social des femmes. Questions féministes, 1 : 68-88.
- Kelly, L., 1988. Surviving Sexual Violence. Minneapolis, University of Minnesota Press.
- Delage P., Lieber M.,
Chetcuti-Osorovitz N., 2019. Lutter contre les violences de genre. Des
mouvements féministes à leur institutionnalisation., Cahiers du Genre,
1, 66, p. 5-16.
- Voyer, M., Delbreil, A. & Senon,
J. (2014). Violences conjugales et troubles psychiatriques.
L’information psychiatrique, 90, 663-671. doi.org/10.1684/ipe.2014.1251
- Hofner M-C, Viens Python N. «
C’est assez », Programme de détection et d’orientation des adultes
concernés par la violence. Origine et développements 2000-2004. Lausanne : Institut universitaire de médecine sociale et préventive, 2004 (Raisons de santé, 104).
- Bonomi AE, Thomson R. Intimate
partner violence and women’s physical, mental and social functioning. Am
J Prev Med 2006 ; 30 : 458-66.
- Astin M.C., Ogland-Hand S.M., Coleman
E.M. — Posttraumatic stress disorder and childhood abuse in battered
women, comparisons with maritally distressed women. J Consult Clin
Psychol , 1995, 63,308-12.
- Rounsaville B., Weissman M.M. — Battered women, a medical problem requiring detection. Int J Health Services , 1979, 9 , 461-93.
- Voyer, M., Delbreil, A. & Senon,
J. (2014). Violences conjugales et troubles psychiatriques.
L’information psychiatrique, 90, 663-671. doi.org/10.1684/ipe.2014.1251
- Un plan d’action national contre les violences domestiques, Le Temps, 30.04.2021
- Du sexisme ordinaire aux violences sexistes : repérer pour agir. Guide à l’attention des professionnel-le-s. République et Canton de Genève.
- Voyer, M., Delbreil, A. & Senon,
J. (2014). Violences conjugales et troubles psychiatriques.
L’information psychiatrique, 90, 663-671. doi.org/10.1684/ipe.2014.1251
- Pico Alfonso M, Garcia-Linares I. The
impact of physical, psychological and sexual intimate male partner
violence on women’s mental health : depressive symptoms, posttraumatic
stress disorder, state anxiety and suicide. J Women Health 2006 ; 15 :
599-611.
*https://blogs.letemps.ch/stop-suicide/2021/08/31/violences-conjugales-des-coups-psychologiques-qui-laissent-des-marques/


 Depuis le mois de janvier, l’AP-HM a lancé le dispositif VigilanS PACA, un programme régional visant à éviter les récidives suicidaires après un passage aux urgences pour avoir tenté de mettre fin à ses jours. Un sujet qui tient particulièrement à cœur aux équipes des Hôpitaux Universitaires de Marseille (AP-HM) après ces mois difficiles de pandémie où la détresse psychologique grandit chez les patients et dans la population générale.
Depuis le mois de janvier, l’AP-HM a lancé le dispositif VigilanS PACA, un programme régional visant à éviter les récidives suicidaires après un passage aux urgences pour avoir tenté de mettre fin à ses jours. Un sujet qui tient particulièrement à cœur aux équipes des Hôpitaux Universitaires de Marseille (AP-HM) après ces mois difficiles de pandémie où la détresse psychologique grandit chez les patients et dans la population générale.



